Chikungunya (CHIK) jest kolejną tropikalną chorobą wirusową, która w ostatnich latach rozszerza swój zasięg terytorialny, rozprzestrzeniając się ze swych pierwotnych ognisk w Afryce i Azji południowo-wschodniej na teren Europy oraz na kontynent amerykański.
Skąd taki niepokój?
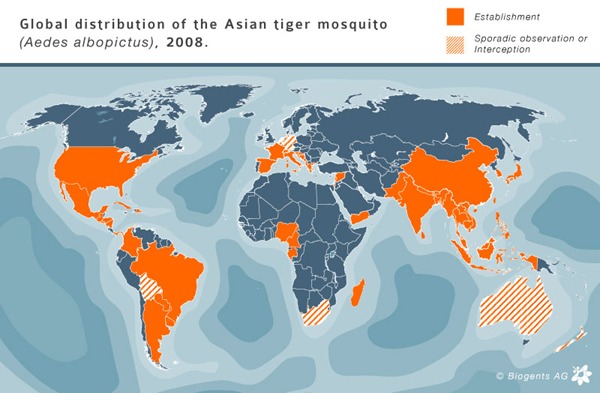
W roku 1996 wybuchła w Rumunii epidemia gorączki Zachodniego Nilu, roznoszonej przez komary Culex spp., a przywleczonej z Afryki Północnej, która następnie rozprzestrzeniła się na szereg krajów europejskich, a w roku 1999 została zawleczona do USA, gdzie na trwałe wirus jej wniknął do ekosystemu kraju. Kolejnym zagrożeniem dla Europy stało się rozszerzanie się zasięgu terytorialnego, bardzo groźnej i szerzącej się z człowieka na człowieka, a przenoszonej przez kleszcze Hyalomma, wirusowej gorączki krwotocznej Krym- Kongo (CCHF). CHIK od lat występuje w Afryce, Azji Południowo-Wschodniej, Subkontynencie Indyjskim i w rejonie Oceanu Indyjskiego. Duża epidemia w latach 2005-2006 na wolnej dotąd od gorączki CHIK francuskiej wyspie Reunion na Oceanie Indyjskim i przywleczenie jej do Europy przez wypoczywających tam turystów, stało się powodem zaniepokojenia mieszkańców naszego kontynentu i podjęcia szeregu działań profilaktycznych, zarówno przez Światową Organizację Zdrowia (WHO), Europejskie Centrum Kontroli i Prewencji Chorób Zakaźnych (ECDC), jak i służby sanitarne krajów UE, w tym także Państwową Inspekcję Sanitarną w Polsce. W okresie od czerwca do września 2007 roku w północnych Włoszech (region Emiglia-Romana) zarejestrowano 247 przypadków choroby, dowodząc tym samym powstania ogniska przyrodniczego na terenie Europy. CHIK stała się w ten sposób kolejną – po Gorączce Zachodniego Nilu – wirusową zoonozą, „nową zagrażającą chorobą” (emerging infectious disease), która na trwałe wniknęła na kontynent europejski zagrażając także Polsce. W Europie obecność wektora CHIK – komara A. albopictus – do roku 2009 potwierdzono w Albanii (1987), Belgii (2000), Chorwacji (2004), Bośni i Hercegowinie (2005), Francji, Grecji (2003), Niemczech (2007), Włoszech (1990) i w Watykanie (2007), San Marino (2007), Monako (2006), Serbii i Czarnogórze (2001), Holandii (w altanach z dracenami, 2005), Słowenii (2005), Hiszpanii (2004), Szwajcarii (2003), oraz na portugalskiej Maderze. A. albopictus został przywleczony do Europy głównie wraz z importowanymi starymi oponami oraz towarami cargo.Komary te wykrywano również w dracenie (Dracaena sanderiana), ozdobnej roślinie doniczkowej (smokowiec „lucky bamboo”), sprowadzanej do kwiaciarń, także w Polsce, z południowych Chin i – właśnie – z wyspy Reunion. Pierwsza epidemia CHIK
Kongo (CCHF). CHIK od lat występuje w Afryce, Azji Południowo-Wschodniej, Subkontynencie Indyjskim i w rejonie Oceanu Indyjskiego. Duża epidemia w latach 2005-2006 na wolnej dotąd od gorączki CHIK francuskiej wyspie Reunion na Oceanie Indyjskim i przywleczenie jej do Europy przez wypoczywających tam turystów, stało się powodem zaniepokojenia mieszkańców naszego kontynentu i podjęcia szeregu działań profilaktycznych, zarówno przez Światową Organizację Zdrowia (WHO), Europejskie Centrum Kontroli i Prewencji Chorób Zakaźnych (ECDC), jak i służby sanitarne krajów UE, w tym także Państwową Inspekcję Sanitarną w Polsce. W okresie od czerwca do września 2007 roku w północnych Włoszech (region Emiglia-Romana) zarejestrowano 247 przypadków choroby, dowodząc tym samym powstania ogniska przyrodniczego na terenie Europy. CHIK stała się w ten sposób kolejną – po Gorączce Zachodniego Nilu – wirusową zoonozą, „nową zagrażającą chorobą” (emerging infectious disease), która na trwałe wniknęła na kontynent europejski zagrażając także Polsce. W Europie obecność wektora CHIK – komara A. albopictus – do roku 2009 potwierdzono w Albanii (1987), Belgii (2000), Chorwacji (2004), Bośni i Hercegowinie (2005), Francji, Grecji (2003), Niemczech (2007), Włoszech (1990) i w Watykanie (2007), San Marino (2007), Monako (2006), Serbii i Czarnogórze (2001), Holandii (w altanach z dracenami, 2005), Słowenii (2005), Hiszpanii (2004), Szwajcarii (2003), oraz na portugalskiej Maderze. A. albopictus został przywleczony do Europy głównie wraz z importowanymi starymi oponami oraz towarami cargo.Komary te wykrywano również w dracenie (Dracaena sanderiana), ozdobnej roślinie doniczkowej (smokowiec „lucky bamboo”), sprowadzanej do kwiaciarń, także w Polsce, z południowych Chin i – właśnie – z wyspy Reunion. Pierwsza epidemia CHIK
w Europie wzbudziła znaczny niepokój zarówno rządów, jak i społeczeństw Unii Europejskiej.
 Kongo (CCHF). CHIK od lat występuje w Afryce, Azji Południowo-Wschodniej, Subkontynencie Indyjskim i w rejonie Oceanu Indyjskiego. Duża epidemia w latach 2005-2006 na wolnej dotąd od gorączki CHIK francuskiej wyspie Reunion na Oceanie Indyjskim i przywleczenie jej do Europy przez wypoczywających tam turystów, stało się powodem zaniepokojenia mieszkańców naszego kontynentu i podjęcia szeregu działań profilaktycznych, zarówno przez Światową Organizację Zdrowia (WHO), Europejskie Centrum Kontroli i Prewencji Chorób Zakaźnych (ECDC), jak i służby sanitarne krajów UE, w tym także Państwową Inspekcję Sanitarną w Polsce. W okresie od czerwca do września 2007 roku w północnych Włoszech (region Emiglia-Romana) zarejestrowano 247 przypadków choroby, dowodząc tym samym powstania ogniska przyrodniczego na terenie Europy. CHIK stała się w ten sposób kolejną – po Gorączce Zachodniego Nilu – wirusową zoonozą, „nową zagrażającą chorobą” (emerging infectious disease), która na trwałe wniknęła na kontynent europejski zagrażając także Polsce. W Europie obecność wektora CHIK – komara A. albopictus – do roku 2009 potwierdzono w Albanii (1987), Belgii (2000), Chorwacji (2004), Bośni i Hercegowinie (2005), Francji, Grecji (2003), Niemczech (2007), Włoszech (1990) i w Watykanie (2007), San Marino (2007), Monako (2006), Serbii i Czarnogórze (2001), Holandii (w altanach z dracenami, 2005), Słowenii (2005), Hiszpanii (2004), Szwajcarii (2003), oraz na portugalskiej Maderze. A. albopictus został przywleczony do Europy głównie wraz z importowanymi starymi oponami oraz towarami cargo.Komary te wykrywano również w dracenie (Dracaena sanderiana), ozdobnej roślinie doniczkowej (smokowiec „lucky bamboo”), sprowadzanej do kwiaciarń, także w Polsce, z południowych Chin i – właśnie – z wyspy Reunion. Pierwsza epidemia CHIK
Kongo (CCHF). CHIK od lat występuje w Afryce, Azji Południowo-Wschodniej, Subkontynencie Indyjskim i w rejonie Oceanu Indyjskiego. Duża epidemia w latach 2005-2006 na wolnej dotąd od gorączki CHIK francuskiej wyspie Reunion na Oceanie Indyjskim i przywleczenie jej do Europy przez wypoczywających tam turystów, stało się powodem zaniepokojenia mieszkańców naszego kontynentu i podjęcia szeregu działań profilaktycznych, zarówno przez Światową Organizację Zdrowia (WHO), Europejskie Centrum Kontroli i Prewencji Chorób Zakaźnych (ECDC), jak i służby sanitarne krajów UE, w tym także Państwową Inspekcję Sanitarną w Polsce. W okresie od czerwca do września 2007 roku w północnych Włoszech (region Emiglia-Romana) zarejestrowano 247 przypadków choroby, dowodząc tym samym powstania ogniska przyrodniczego na terenie Europy. CHIK stała się w ten sposób kolejną – po Gorączce Zachodniego Nilu – wirusową zoonozą, „nową zagrażającą chorobą” (emerging infectious disease), która na trwałe wniknęła na kontynent europejski zagrażając także Polsce. W Europie obecność wektora CHIK – komara A. albopictus – do roku 2009 potwierdzono w Albanii (1987), Belgii (2000), Chorwacji (2004), Bośni i Hercegowinie (2005), Francji, Grecji (2003), Niemczech (2007), Włoszech (1990) i w Watykanie (2007), San Marino (2007), Monako (2006), Serbii i Czarnogórze (2001), Holandii (w altanach z dracenami, 2005), Słowenii (2005), Hiszpanii (2004), Szwajcarii (2003), oraz na portugalskiej Maderze. A. albopictus został przywleczony do Europy głównie wraz z importowanymi starymi oponami oraz towarami cargo.Komary te wykrywano również w dracenie (Dracaena sanderiana), ozdobnej roślinie doniczkowej (smokowiec „lucky bamboo”), sprowadzanej do kwiaciarń, także w Polsce, z południowych Chin i – właśnie – z wyspy Reunion. Pierwsza epidemia CHIKw Europie wzbudziła znaczny niepokój zarówno rządów, jak i społeczeństw Unii Europejskiej.
Co to jest CHIK?
CHIK jest ostrą chorobą wywoływaną przez arbowirusa przenoszonego przez zakażone komary z rodzaju Aedes (głównie gatunki: Aedes albopictus i Aedes aegypti). Cechą tych agresywnych dla ludzi, hematofagicznych owadów są białe paski na  czarnym ciele (odwłoku, tułowiu i odnóżach). Stąd ich popularna w wielu językach nazwa: „komary tygrysie”
czarnym ciele (odwłoku, tułowiu i odnóżach). Stąd ich popularna w wielu językach nazwa: „komary tygrysie”
(Tiger mosquito). Komary te są aktywne głównie podczas dnia, przede wszystkim na zewnątrz pomieszczeń. Szczyt ich aktywności przypada na rano lub koniec dnia. Ich jaja mogą przetrwać w środowisku nawet kilka miesięcy. Czynnikiem etiologicznym są alfawirusy z rodziny Togaviridae (wirusy RNA). Wyodrębniono trzy genotypy wirusa różniące się także rozprzestrzenieniem geograficznym (West Africa, East-Central-South Africa i Asia). Obszar występowania komarów wyznacza więc zasięg transmisji CHIK na ludzi. Choroba nie szerzy się bowiem poziomo z człowieka na człowieka (poza wyjątkowymi przypadkami jatrogennymi).
 czarnym ciele (odwłoku, tułowiu i odnóżach). Stąd ich popularna w wielu językach nazwa: „komary tygrysie”
czarnym ciele (odwłoku, tułowiu i odnóżach). Stąd ich popularna w wielu językach nazwa: „komary tygrysie”(Tiger mosquito). Komary te są aktywne głównie podczas dnia, przede wszystkim na zewnątrz pomieszczeń. Szczyt ich aktywności przypada na rano lub koniec dnia. Ich jaja mogą przetrwać w środowisku nawet kilka miesięcy. Czynnikiem etiologicznym są alfawirusy z rodziny Togaviridae (wirusy RNA). Wyodrębniono trzy genotypy wirusa różniące się także rozprzestrzenieniem geograficznym (West Africa, East-Central-South Africa i Asia). Obszar występowania komarów wyznacza więc zasięg transmisji CHIK na ludzi. Choroba nie szerzy się bowiem poziomo z człowieka na człowieka (poza wyjątkowymi przypadkami jatrogennymi).
Wielokierunkowa analiza epidemii 2005-2006 r. na wyspie Reunion, wykazała, że na zakażenie wirusem CHIK podatne są wszystkie grupy wiekowe, co – wraz z nienotowaną dotąd ciężkością przebiegu – potwierdziło, że była to infekcja „nowa” i nieznana dotąd na wyspie, gdyż żadna z grup ludności nie wykształciła odpowiedniej odporności na zakażenie.
O samej chorobie
Egzotyczna nazwa choroby („ten, którego wygina”) określa jej dominujące objawy. Okres inkubacji trwa 1 do 12 dni (średnio 3-7 dni). Choroba pojawia się nagle, u osób wcześniej w pełni zdrowych. Wysokiej temperaturze ciała (powyżej 38,5°C) towarzyszy uczucie ogólnego rozbicia, bóle głowy, karku, bóle mięśni, a zwłaszcza ostre bóle stawów.  Bóle stawów, które mogą być bardzo nasilone dotyczą głównie stawów kończyn (skokowe, nadgarstkowe, paliczkowe) i powodują ograniczenie ruchów przez chorego. Mogą one utrzymywać się dłużej niż inne objawy choroby. U około połowy przypadków, w 1-2 dobie pojawia się wysypka, która u dzieci ma zwykle charakter pęcherzykowy. U dorosłych wysypka ma raczej charakter plamisto-grudkowy. Mogą pojawiać się ograniczone wybroczyny i wylewy podskórne – cechy skazy krwotocznej. Chorobie towarzyszy leukopenia z limfocytozą względną, wzrost OB i CRP. W postaci niepowikłanej, objawy ustępują zwykle po 7-10 dniach, jednak bóle i sztywność stawów mogą trwać dłużej. Zwykle dochodzi do całkowitego wyzdrowienia. Istnieją jednak przypadki długotrwałego przebiegu, w których dolegliwości stawowe utrzymują się przez kilka miesięcy. Niewykluczone jest również wystąpienie postaci przewlekłej. Podczas pierwszej epidemii Najczęściej obserwowano ciężkie objawy sercowo-naczyniowe i żołądkowo-jelitowe oraz zapalenie opon i mózgu. Śmiercią kończyły się zwykle przypadki CHIK u osób starszych, obciążonych chorobami podstawowymi i/lub dysfunkcjami układu odpornościowego. Około 10-15% przypadków zakażenia przebiega bezobjawowo.
Bóle stawów, które mogą być bardzo nasilone dotyczą głównie stawów kończyn (skokowe, nadgarstkowe, paliczkowe) i powodują ograniczenie ruchów przez chorego. Mogą one utrzymywać się dłużej niż inne objawy choroby. U około połowy przypadków, w 1-2 dobie pojawia się wysypka, która u dzieci ma zwykle charakter pęcherzykowy. U dorosłych wysypka ma raczej charakter plamisto-grudkowy. Mogą pojawiać się ograniczone wybroczyny i wylewy podskórne – cechy skazy krwotocznej. Chorobie towarzyszy leukopenia z limfocytozą względną, wzrost OB i CRP. W postaci niepowikłanej, objawy ustępują zwykle po 7-10 dniach, jednak bóle i sztywność stawów mogą trwać dłużej. Zwykle dochodzi do całkowitego wyzdrowienia. Istnieją jednak przypadki długotrwałego przebiegu, w których dolegliwości stawowe utrzymują się przez kilka miesięcy. Niewykluczone jest również wystąpienie postaci przewlekłej. Podczas pierwszej epidemii Najczęściej obserwowano ciężkie objawy sercowo-naczyniowe i żołądkowo-jelitowe oraz zapalenie opon i mózgu. Śmiercią kończyły się zwykle przypadki CHIK u osób starszych, obciążonych chorobami podstawowymi i/lub dysfunkcjami układu odpornościowego. Około 10-15% przypadków zakażenia przebiega bezobjawowo.
 Bóle stawów, które mogą być bardzo nasilone dotyczą głównie stawów kończyn (skokowe, nadgarstkowe, paliczkowe) i powodują ograniczenie ruchów przez chorego. Mogą one utrzymywać się dłużej niż inne objawy choroby. U około połowy przypadków, w 1-2 dobie pojawia się wysypka, która u dzieci ma zwykle charakter pęcherzykowy. U dorosłych wysypka ma raczej charakter plamisto-grudkowy. Mogą pojawiać się ograniczone wybroczyny i wylewy podskórne – cechy skazy krwotocznej. Chorobie towarzyszy leukopenia z limfocytozą względną, wzrost OB i CRP. W postaci niepowikłanej, objawy ustępują zwykle po 7-10 dniach, jednak bóle i sztywność stawów mogą trwać dłużej. Zwykle dochodzi do całkowitego wyzdrowienia. Istnieją jednak przypadki długotrwałego przebiegu, w których dolegliwości stawowe utrzymują się przez kilka miesięcy. Niewykluczone jest również wystąpienie postaci przewlekłej. Podczas pierwszej epidemii Najczęściej obserwowano ciężkie objawy sercowo-naczyniowe i żołądkowo-jelitowe oraz zapalenie opon i mózgu. Śmiercią kończyły się zwykle przypadki CHIK u osób starszych, obciążonych chorobami podstawowymi i/lub dysfunkcjami układu odpornościowego. Około 10-15% przypadków zakażenia przebiega bezobjawowo.
Bóle stawów, które mogą być bardzo nasilone dotyczą głównie stawów kończyn (skokowe, nadgarstkowe, paliczkowe) i powodują ograniczenie ruchów przez chorego. Mogą one utrzymywać się dłużej niż inne objawy choroby. U około połowy przypadków, w 1-2 dobie pojawia się wysypka, która u dzieci ma zwykle charakter pęcherzykowy. U dorosłych wysypka ma raczej charakter plamisto-grudkowy. Mogą pojawiać się ograniczone wybroczyny i wylewy podskórne – cechy skazy krwotocznej. Chorobie towarzyszy leukopenia z limfocytozą względną, wzrost OB i CRP. W postaci niepowikłanej, objawy ustępują zwykle po 7-10 dniach, jednak bóle i sztywność stawów mogą trwać dłużej. Zwykle dochodzi do całkowitego wyzdrowienia. Istnieją jednak przypadki długotrwałego przebiegu, w których dolegliwości stawowe utrzymują się przez kilka miesięcy. Niewykluczone jest również wystąpienie postaci przewlekłej. Podczas pierwszej epidemii Najczęściej obserwowano ciężkie objawy sercowo-naczyniowe i żołądkowo-jelitowe oraz zapalenie opon i mózgu. Śmiercią kończyły się zwykle przypadki CHIK u osób starszych, obciążonych chorobami podstawowymi i/lub dysfunkcjami układu odpornościowego. Około 10-15% przypadków zakażenia przebiega bezobjawowo.O leczeniu
Rozpoznanie gorączki CHIK można potwierdzić jedynie z zastosowaniem diagnostyki laboratoryjnej. Konieczność jej wykonania zachodzi u chorego z nagłym wzrostem  gorączki (zwykle powyżej 38,5°C) i ostrymi, powodującymi znaczną dysfunkcję ruchu, bólami stawów oraz informacjami w wywiadzie, potwierdzającymi przybywanie w jednej z okolic endemicznego lub epidemicznego występowania CHIK. W celu potwierdzenia ostrego zakażenia z wiremią rekomendowane jest badanie RT-PCR surowicy pobranej w ciągu 1-5 dni po pojawieniu się objawów. Dodatkowo, wskazane jest wykonanie, od 6 dnia po pojawieniu się objawów, badań serologicznych (metodą ELISA) w celu wykrycia w surowicy (ew. także w płynie mózgowo-rdzeniowym) przeciwciał swoistych w klasach IgM/IgG i ich ewentualnej dynamiki.
gorączki (zwykle powyżej 38,5°C) i ostrymi, powodującymi znaczną dysfunkcję ruchu, bólami stawów oraz informacjami w wywiadzie, potwierdzającymi przybywanie w jednej z okolic endemicznego lub epidemicznego występowania CHIK. W celu potwierdzenia ostrego zakażenia z wiremią rekomendowane jest badanie RT-PCR surowicy pobranej w ciągu 1-5 dni po pojawieniu się objawów. Dodatkowo, wskazane jest wykonanie, od 6 dnia po pojawieniu się objawów, badań serologicznych (metodą ELISA) w celu wykrycia w surowicy (ew. także w płynie mózgowo-rdzeniowym) przeciwciał swoistych w klasach IgM/IgG i ich ewentualnej dynamiki.
 gorączki (zwykle powyżej 38,5°C) i ostrymi, powodującymi znaczną dysfunkcję ruchu, bólami stawów oraz informacjami w wywiadzie, potwierdzającymi przybywanie w jednej z okolic endemicznego lub epidemicznego występowania CHIK. W celu potwierdzenia ostrego zakażenia z wiremią rekomendowane jest badanie RT-PCR surowicy pobranej w ciągu 1-5 dni po pojawieniu się objawów. Dodatkowo, wskazane jest wykonanie, od 6 dnia po pojawieniu się objawów, badań serologicznych (metodą ELISA) w celu wykrycia w surowicy (ew. także w płynie mózgowo-rdzeniowym) przeciwciał swoistych w klasach IgM/IgG i ich ewentualnej dynamiki.
gorączki (zwykle powyżej 38,5°C) i ostrymi, powodującymi znaczną dysfunkcję ruchu, bólami stawów oraz informacjami w wywiadzie, potwierdzającymi przybywanie w jednej z okolic endemicznego lub epidemicznego występowania CHIK. W celu potwierdzenia ostrego zakażenia z wiremią rekomendowane jest badanie RT-PCR surowicy pobranej w ciągu 1-5 dni po pojawieniu się objawów. Dodatkowo, wskazane jest wykonanie, od 6 dnia po pojawieniu się objawów, badań serologicznych (metodą ELISA) w celu wykrycia w surowicy (ew. także w płynie mózgowo-rdzeniowym) przeciwciał swoistych w klasach IgM/IgG i ich ewentualnej dynamiki.Leczenie jest głównie objawowe, niekiedy musi być prowadzone w warunkach intensywnej terapii. Nie istnieją swoiste szczepionki. Chory w okresie wiremii musi przebywać w warunkach chroniących przed kontaktem z komarami. Zapobieganie jest, wobec braku szczepionki chroniącej przed CHIK, najważniejszym elementem profilaktyki przed zakażeniem: w skali populacji i danego obszaru – zwalczanie komarów oraz izolacja chorych i jak najszersza oświata zdrowotna. W skali pojedynczych osób jest to najskuteczniejsza ochrona przez ukłuciami komarów.
Za: J. P. Knap i wsp.: Postępowanie w przypadku podejrzenia zakażenia wirusem Chikungunya – nowego zagrożenia dla Europy. Polski Merkuriusz Lekarski, tom XXVIII, nr 166/2010, s. 331-335.