Endoskopowe leczenie otyłości – balony dożołądkowe
31 stycznia 2011,
dodał: Redakcja
dodał: Redakcja
Artykuł zewnętrzny
Otyłość to przewlekła choroba o charakterze pandemii i jedno z najważniejszych zagrożeń zdrowotnych. Leczenie otyłości powinno być wielokierunkowe: niskokaloryczna dieta, zwiększenie aktywności fizycznej, terapia behawioralna, farmakoterapia i czasem leczenie operacyjne. Balony dożołądkowe to nowa, interesująca metoda terapeutyczna obarczona niewielkim ryzykiem poważnych powikłań. Jest ona skuteczna w leczeniu otyłości ciężkiej i zalecana głównie jako terapia wspomagająca przed operacjami bariatrycznymi.
Otyłość jako pandemia
Udowodniono, że nawet umiarkowana redukcja wagi jest istotna dla profilaktyki i leczenia schorzeń, których występowanie wiąże się z otyłością. Obecnie otyłość uważana jest za chorobę przewlekłą o bardzo dużym znaczeniu społecznym. Powszechność występowania problemów z wagą przybiera charakter epidemiczny, a dotyczy już nie tylko krajów uprzemysłowionych, ale również rozwijających się. Według Światowej Organizacji Zdrowia średnia chorobowość z powodu otyłości na świecie wynosi 4,8% w krajach rozwijających się, 17,1% w krajach średnio rozwiniętych i 20,4% w krajach o najwyższym stopniu rozwoju. Badania epidemiologiczne wskazują, że prawie połowa osób należących  do społeczeństw krajów zachodnich ma nadwagę lub otyłość. Około 30% dorosłych mieszkańców Stanów Zjednoczonych ma BMI>30 kg/m2. Polska nie wyróżnia się, niestety, korzystnie na tle pozostałych krajów rozwiniętych. Otyłość, w zależności od płci i wieku występuje u 12-16% osób, a BMI w granicach 25-29 kg/m2 aż u 30-40% osób.
do społeczeństw krajów zachodnich ma nadwagę lub otyłość. Około 30% dorosłych mieszkańców Stanów Zjednoczonych ma BMI>30 kg/m2. Polska nie wyróżnia się, niestety, korzystnie na tle pozostałych krajów rozwiniętych. Otyłość, w zależności od płci i wieku występuje u 12-16% osób, a BMI w granicach 25-29 kg/m2 aż u 30-40% osób.
 do społeczeństw krajów zachodnich ma nadwagę lub otyłość. Około 30% dorosłych mieszkańców Stanów Zjednoczonych ma BMI>30 kg/m2. Polska nie wyróżnia się, niestety, korzystnie na tle pozostałych krajów rozwiniętych. Otyłość, w zależności od płci i wieku występuje u 12-16% osób, a BMI w granicach 25-29 kg/m2 aż u 30-40% osób.
do społeczeństw krajów zachodnich ma nadwagę lub otyłość. Około 30% dorosłych mieszkańców Stanów Zjednoczonych ma BMI>30 kg/m2. Polska nie wyróżnia się, niestety, korzystnie na tle pozostałych krajów rozwiniętych. Otyłość, w zależności od płci i wieku występuje u 12-16% osób, a BMI w granicach 25-29 kg/m2 aż u 30-40% osób.Otyłość nie tylko sprzyja powstawaniu, ale również pogarsza przebieg już istniejących chorób, głównie układu sercowo-naczyniowego. U osób otyłych wzrasta ryzyko urazu mechanicznego, cięższy jest przebieg infekcji, niewydolności serca i oddechowej. Otyłość to również problem społecznego napiętnowania i dyskryminacji w świecie, w którym panuje kult szczupłej sylwetki.
Dokładne pomiary ilości tłuszczu w organizmie są kosztowne i skomplikowane. Metody takie, jak absorpcjometria podwójnej energii promieni rtg, ważenie hydrostatyczne, pletyzmografia powietrzna, metoda rozcieńczania deuteru i bromków i metoda rezonansu magnetycznego stosowane są głównie do potrzeb badawczych. Do celów praktycznych stosuje się więc szereg wskaźników, które w prosty sposób pozwalają na rozpoznanie otyłości.
Do najczęściej stosowanych wskaźników określania otyłości należą:
– pomiar grubości fałdu tkanki podskórnej,
– wskaźnik masy ciała (body mass index BMI),
– pomiar obwodu brzucha,
– wskaźnik talia-biodra.
Według kryteriów ustalonych przez Światową Organizację Zdrowia BMI w zakresie 20-25 kg/m2 oznacza prawidłową masę ciała, w granicach 25-30 kg/m2 – nadwagę, powyżej 30 kg/m2 – otyłość. Otyłość w zależności od BMI dzieli się na 3 stopnie: stopnień1: BMI 30-34,9 kg/m2, stopień 2: 35-39,9 kg/m2 i stopień 3: powyżej 40 kg/m2.
Do najczęściej stosowanych wskaźników określania otyłości należą:
– pomiar grubości fałdu tkanki podskórnej,
– wskaźnik masy ciała (body mass index BMI),
– pomiar obwodu brzucha,
– wskaźnik talia-biodra.
Według kryteriów ustalonych przez Światową Organizację Zdrowia BMI w zakresie 20-25 kg/m2 oznacza prawidłową masę ciała, w granicach 25-30 kg/m2 – nadwagę, powyżej 30 kg/m2 – otyłość. Otyłość w zależności od BMI dzieli się na 3 stopnie: stopnień1: BMI 30-34,9 kg/m2, stopień 2: 35-39,9 kg/m2 i stopień 3: powyżej 40 kg/m2.
Leczenie otyłości
Otyłość jest chorobą, która wiąże się ze zwiększoną chorobowością i śmiertelnością i z tego powodu wymaga leczenia. Dowiedziono, że utrata masy ciała redukuje ryzyko sercowonaczyniowe poprzez korzystny wpływ na wartości ciśnienia tętniczego i poziom lipidów. Prowadzi również do spadku poziomu glikemii i pozwala na zmniejszenie dawki leków przeciwcukrzycowych u chorych na cukrzycę typu 2. Redukując wagę zmniejsza się również ryzyko ujawnienia cukrzycy u osób z nieprawidłową tolerancją glukozy. Efekty takie osiągane są nawet przy umiarkowanej redukcji masy ciała nie przekraczającej 10% wagi wyjściowej.
 Podstawowe cele leczenia otyłości to:
Podstawowe cele leczenia otyłości to:
– co najmniej zapobieganie dalszemu przyrostowi masy ciała;
– zmniejszenie masy ciała;
– utrzymanie zredukowanej masy ciała przez dłuższy czas.
Optymalnie cele te powinny być osiągane przez bezpieczne i powolne działania, co eliminuje ryzyko powikłań wywołanych przez metody terapeutyczne. W każdym przypadku leczenie otyłości powinno obejmować zmianę stylu życia, czyli zastosowanie diety ubogoenergetycznej, zwiększenie aktywności fizycznej oraz terapię behawioralną. Takie skojarzone postępowanie, trwające co najmniej 6 miesięcy powinno być zawsze zastosowane przed podjęciem decyzji o innych formach terapii. Leczenie dietetyczne jest podstawową metodą terapeutyczną. Inne formy terapii, takie jak farmakoterapia czy leczenie chirurgiczne jedynie ją uzupełniają. U każdego chorego należy dążyć do indywidualnego dostosowania diety do jego potrzeb z uwzględnieniem wieku, płci, należnej masy ciała i aktywności fizycznej. Jeśli nieskuteczne są niefarmakologiczne metody postępowania (leczenie dietą i aktywnością fizyczną) zaleca się ich uzupełnienie (nie zastąpienie!) poprzez farmakoterapię i w wybranych przypadkach leczenie operacyjne.
 Podstawowe cele leczenia otyłości to:
Podstawowe cele leczenia otyłości to:– co najmniej zapobieganie dalszemu przyrostowi masy ciała;
– zmniejszenie masy ciała;
– utrzymanie zredukowanej masy ciała przez dłuższy czas.
Optymalnie cele te powinny być osiągane przez bezpieczne i powolne działania, co eliminuje ryzyko powikłań wywołanych przez metody terapeutyczne. W każdym przypadku leczenie otyłości powinno obejmować zmianę stylu życia, czyli zastosowanie diety ubogoenergetycznej, zwiększenie aktywności fizycznej oraz terapię behawioralną. Takie skojarzone postępowanie, trwające co najmniej 6 miesięcy powinno być zawsze zastosowane przed podjęciem decyzji o innych formach terapii. Leczenie dietetyczne jest podstawową metodą terapeutyczną. Inne formy terapii, takie jak farmakoterapia czy leczenie chirurgiczne jedynie ją uzupełniają. U każdego chorego należy dążyć do indywidualnego dostosowania diety do jego potrzeb z uwzględnieniem wieku, płci, należnej masy ciała i aktywności fizycznej. Jeśli nieskuteczne są niefarmakologiczne metody postępowania (leczenie dietą i aktywnością fizyczną) zaleca się ich uzupełnienie (nie zastąpienie!) poprzez farmakoterapię i w wybranych przypadkach leczenie operacyjne.
U osób z otyłością 3 stopnia, czyli BMI przekraczającym 40 kg/m2 wymienione metody leczenia zwykle są nieskuteczne. Powszechnie akceptowanym wskazaniem do leczenia chirurgicznego otyłości są osoby dorosłe ze wskaźnikiem masy ciała BMI powyżej 40kg/m2 lub powyżej 35 kg/m2 z towarzyszącymi patologiami takimi, jak: choroba niedokrwienna serca, cukrzyca typu 2, zespół bezdechu sennego, nadciśnienie tętnicze, dyslipidemia. Dodatkowym czynnikiem przemawiającym za celowością leczenia operacyjnego jest nieskuteczność dotychczas stosowanych modyfikacji dietetycznych i leczenia farmakologicznego. Rozważyć należy wówczas leczenie chirurgiczne.  Uznawane jest ono obecnie za najskuteczniejszą metodę leczenia otyłości olbrzymiej. Chirurgia bariatryczna wpływa korzystnie na redukcję masy ciała oraz ustąpienie towarzyszących patologii. Dochodzi również do poprawy jakości życia i społecznych zachowań. Zabieg operacyjny pozwala na redukcję masy ciała poprzez takie zmiany w przewodzie pokarmowym, które prowadzą do ograniczenia spożycia, trawienia lub wchłaniania pokarmów. Zabiegi restrykcyjne, czyli ograniczając spożycie pokarmów polegają na wykonaniu plastyki żołądka lub opasania żołądkowego. Prowadzą do wczesnego uczucia sytości poposiłkowej. Zabiegi ograniczające trawienie i wchłanianie pokarmów polegają na ominięciu pewnych części przewodu pokarmowego. Zwykle łączone są z operacjami na żołądku. Najczęściej wykonywane to wyłączenie żołądkowe (RYGB, Rouxen-Y-gastric bypass) i wyłączenie żółciowo-trzustkowe (BPD, biliopancreatic diversion). Leczenie operacyjne obarczone jest szeregiem powikłań, związanych zarówno z samym zabiegiem operacyjnym, jak zsunięcie się opaski żołądkowej, powiększenie zbiornika utworzonego z proksymalnej części żołądka, perforacja żołądka, nieszczelność zespoleń, przetoki żołądkowo- jelitowe jak i żywieniowych: niedożywienie energetyczne czy białkowe, zespół złego wchłaniania, odwodnienie, niedokrwistość. Występować mogą nudności i wymioty, uporczywa biegunka. Leczenie to może się również okazać nieskuteczne, tj. nie doprowadzić do spadku masy ciała. Dużym ryzykiem obarczone jest również znieczulenie do zabiegu operacyjnego.
Uznawane jest ono obecnie za najskuteczniejszą metodę leczenia otyłości olbrzymiej. Chirurgia bariatryczna wpływa korzystnie na redukcję masy ciała oraz ustąpienie towarzyszących patologii. Dochodzi również do poprawy jakości życia i społecznych zachowań. Zabieg operacyjny pozwala na redukcję masy ciała poprzez takie zmiany w przewodzie pokarmowym, które prowadzą do ograniczenia spożycia, trawienia lub wchłaniania pokarmów. Zabiegi restrykcyjne, czyli ograniczając spożycie pokarmów polegają na wykonaniu plastyki żołądka lub opasania żołądkowego. Prowadzą do wczesnego uczucia sytości poposiłkowej. Zabiegi ograniczające trawienie i wchłanianie pokarmów polegają na ominięciu pewnych części przewodu pokarmowego. Zwykle łączone są z operacjami na żołądku. Najczęściej wykonywane to wyłączenie żołądkowe (RYGB, Rouxen-Y-gastric bypass) i wyłączenie żółciowo-trzustkowe (BPD, biliopancreatic diversion). Leczenie operacyjne obarczone jest szeregiem powikłań, związanych zarówno z samym zabiegiem operacyjnym, jak zsunięcie się opaski żołądkowej, powiększenie zbiornika utworzonego z proksymalnej części żołądka, perforacja żołądka, nieszczelność zespoleń, przetoki żołądkowo- jelitowe jak i żywieniowych: niedożywienie energetyczne czy białkowe, zespół złego wchłaniania, odwodnienie, niedokrwistość. Występować mogą nudności i wymioty, uporczywa biegunka. Leczenie to może się również okazać nieskuteczne, tj. nie doprowadzić do spadku masy ciała. Dużym ryzykiem obarczone jest również znieczulenie do zabiegu operacyjnego.
 Uznawane jest ono obecnie za najskuteczniejszą metodę leczenia otyłości olbrzymiej. Chirurgia bariatryczna wpływa korzystnie na redukcję masy ciała oraz ustąpienie towarzyszących patologii. Dochodzi również do poprawy jakości życia i społecznych zachowań. Zabieg operacyjny pozwala na redukcję masy ciała poprzez takie zmiany w przewodzie pokarmowym, które prowadzą do ograniczenia spożycia, trawienia lub wchłaniania pokarmów. Zabiegi restrykcyjne, czyli ograniczając spożycie pokarmów polegają na wykonaniu plastyki żołądka lub opasania żołądkowego. Prowadzą do wczesnego uczucia sytości poposiłkowej. Zabiegi ograniczające trawienie i wchłanianie pokarmów polegają na ominięciu pewnych części przewodu pokarmowego. Zwykle łączone są z operacjami na żołądku. Najczęściej wykonywane to wyłączenie żołądkowe (RYGB, Rouxen-Y-gastric bypass) i wyłączenie żółciowo-trzustkowe (BPD, biliopancreatic diversion). Leczenie operacyjne obarczone jest szeregiem powikłań, związanych zarówno z samym zabiegiem operacyjnym, jak zsunięcie się opaski żołądkowej, powiększenie zbiornika utworzonego z proksymalnej części żołądka, perforacja żołądka, nieszczelność zespoleń, przetoki żołądkowo- jelitowe jak i żywieniowych: niedożywienie energetyczne czy białkowe, zespół złego wchłaniania, odwodnienie, niedokrwistość. Występować mogą nudności i wymioty, uporczywa biegunka. Leczenie to może się również okazać nieskuteczne, tj. nie doprowadzić do spadku masy ciała. Dużym ryzykiem obarczone jest również znieczulenie do zabiegu operacyjnego.
Uznawane jest ono obecnie za najskuteczniejszą metodę leczenia otyłości olbrzymiej. Chirurgia bariatryczna wpływa korzystnie na redukcję masy ciała oraz ustąpienie towarzyszących patologii. Dochodzi również do poprawy jakości życia i społecznych zachowań. Zabieg operacyjny pozwala na redukcję masy ciała poprzez takie zmiany w przewodzie pokarmowym, które prowadzą do ograniczenia spożycia, trawienia lub wchłaniania pokarmów. Zabiegi restrykcyjne, czyli ograniczając spożycie pokarmów polegają na wykonaniu plastyki żołądka lub opasania żołądkowego. Prowadzą do wczesnego uczucia sytości poposiłkowej. Zabiegi ograniczające trawienie i wchłanianie pokarmów polegają na ominięciu pewnych części przewodu pokarmowego. Zwykle łączone są z operacjami na żołądku. Najczęściej wykonywane to wyłączenie żołądkowe (RYGB, Rouxen-Y-gastric bypass) i wyłączenie żółciowo-trzustkowe (BPD, biliopancreatic diversion). Leczenie operacyjne obarczone jest szeregiem powikłań, związanych zarówno z samym zabiegiem operacyjnym, jak zsunięcie się opaski żołądkowej, powiększenie zbiornika utworzonego z proksymalnej części żołądka, perforacja żołądka, nieszczelność zespoleń, przetoki żołądkowo- jelitowe jak i żywieniowych: niedożywienie energetyczne czy białkowe, zespół złego wchłaniania, odwodnienie, niedokrwistość. Występować mogą nudności i wymioty, uporczywa biegunka. Leczenie to może się również okazać nieskuteczne, tj. nie doprowadzić do spadku masy ciała. Dużym ryzykiem obarczone jest również znieczulenie do zabiegu operacyjnego.Balony dożołądkowe
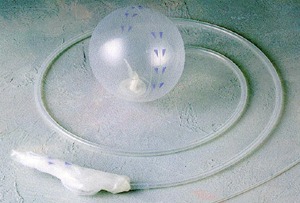
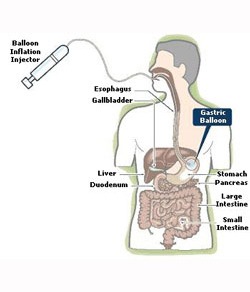
W latach dziewięćdziesiątych XX wieku rozpoczęto stosowanie nowej metody leczenia otyłości, łączącej elementy postępowania zachowawczego i zabiegowego: endoskopowo zakładany do żołądka balon wypełniony płynem. Zasada tej metody terapeutycznej opiera się na obserwacji, że chorzy, w żołądkach których znajdowano bezoary, tracili  na wadze. Po wielu latach badań stworzono sztuczny odpowiednik „bezoaru”, który spełniał wymogi gwarantujące optymalną skuteczność i bezpieczeństwo. Materiał, z którego jest wykonany (elastomer silikonowy) jest wystarczająco odporny na działanie kwaśnego soku żołądkowego, aby nie ulec uszkodzeniu w czasie 6 miesięcy terapii. Samozamykająca się zastawka, widoczna w promieniach X, umożliwia określenie jego położenia i jednocześnie wypełnienie balonu płynem. Zwykle stosuje się w tym celu sól fizjologiczną z dodatkiem błękitu metylenowego. W razie nieszczelności balonu barwnik zmienia zabarwienie moczu, co jest wczesnym objawem tego powikłania, możliwym do zaobserwowania przez pacjenta. Balon wypełnia się płynem w ilości 500-700 ml. Większa objętość zwiększa ryzyko pęknięcia balonu, mniejsza ogranicza jego skuteczność. Wypełniony balon zajmuje w żołądku określoną objętość, ograniczając ilość spożywanego pokarmu. Nowa generacja balonów dożołądkowych wypełniana jest powietrzem do wagi 30 g. Heliosphere® BAG jest syntetycznym balonem, wprowadzonym przez francuską firmę Helioskopie Medical Implants, wypełnionym powietrzem i pokrytym od wewnątrz cienką warstwą czystego złota. Ułatwia to zarówno wprowadzenie jak i późniejsze wyjęcie balonu, a zastosowanie biologicznie obojętnego materiału zwiększa trwałość oraz odporność na działanie bakterii. Po wypełnieniu powietrzem balon swobodnie porusza się w żołądku wypełniając większą część jego światła.
na wadze. Po wielu latach badań stworzono sztuczny odpowiednik „bezoaru”, który spełniał wymogi gwarantujące optymalną skuteczność i bezpieczeństwo. Materiał, z którego jest wykonany (elastomer silikonowy) jest wystarczająco odporny na działanie kwaśnego soku żołądkowego, aby nie ulec uszkodzeniu w czasie 6 miesięcy terapii. Samozamykająca się zastawka, widoczna w promieniach X, umożliwia określenie jego położenia i jednocześnie wypełnienie balonu płynem. Zwykle stosuje się w tym celu sól fizjologiczną z dodatkiem błękitu metylenowego. W razie nieszczelności balonu barwnik zmienia zabarwienie moczu, co jest wczesnym objawem tego powikłania, możliwym do zaobserwowania przez pacjenta. Balon wypełnia się płynem w ilości 500-700 ml. Większa objętość zwiększa ryzyko pęknięcia balonu, mniejsza ogranicza jego skuteczność. Wypełniony balon zajmuje w żołądku określoną objętość, ograniczając ilość spożywanego pokarmu. Nowa generacja balonów dożołądkowych wypełniana jest powietrzem do wagi 30 g. Heliosphere® BAG jest syntetycznym balonem, wprowadzonym przez francuską firmę Helioskopie Medical Implants, wypełnionym powietrzem i pokrytym od wewnątrz cienką warstwą czystego złota. Ułatwia to zarówno wprowadzenie jak i późniejsze wyjęcie balonu, a zastosowanie biologicznie obojętnego materiału zwiększa trwałość oraz odporność na działanie bakterii. Po wypełnieniu powietrzem balon swobodnie porusza się w żołądku wypełniając większą część jego światła.
 Mechanizmy działania balonu dożołądkowego wykorzystywane w leczeniu otyłości:
Mechanizmy działania balonu dożołądkowego wykorzystywane w leczeniu otyłości:
1. Mechaniczne: obwodowo powodowane uczucie sytości poprzez ograniczenie spożywania pokarmu, zmniejszenie objętości żołądka, opóźnienie opróżniania żołądka,
2. Neurogenne: centralnie powodowane uczucie sytości poprzez rozciągnięcie ścian żołądka, co pobudza receptory nerwu błędnego i ośrodki w mózgu odpowiedzialne za uczucie sytości.
 na wadze. Po wielu latach badań stworzono sztuczny odpowiednik „bezoaru”, który spełniał wymogi gwarantujące optymalną skuteczność i bezpieczeństwo. Materiał, z którego jest wykonany (elastomer silikonowy) jest wystarczająco odporny na działanie kwaśnego soku żołądkowego, aby nie ulec uszkodzeniu w czasie 6 miesięcy terapii. Samozamykająca się zastawka, widoczna w promieniach X, umożliwia określenie jego położenia i jednocześnie wypełnienie balonu płynem. Zwykle stosuje się w tym celu sól fizjologiczną z dodatkiem błękitu metylenowego. W razie nieszczelności balonu barwnik zmienia zabarwienie moczu, co jest wczesnym objawem tego powikłania, możliwym do zaobserwowania przez pacjenta. Balon wypełnia się płynem w ilości 500-700 ml. Większa objętość zwiększa ryzyko pęknięcia balonu, mniejsza ogranicza jego skuteczność. Wypełniony balon zajmuje w żołądku określoną objętość, ograniczając ilość spożywanego pokarmu. Nowa generacja balonów dożołądkowych wypełniana jest powietrzem do wagi 30 g. Heliosphere® BAG jest syntetycznym balonem, wprowadzonym przez francuską firmę Helioskopie Medical Implants, wypełnionym powietrzem i pokrytym od wewnątrz cienką warstwą czystego złota. Ułatwia to zarówno wprowadzenie jak i późniejsze wyjęcie balonu, a zastosowanie biologicznie obojętnego materiału zwiększa trwałość oraz odporność na działanie bakterii. Po wypełnieniu powietrzem balon swobodnie porusza się w żołądku wypełniając większą część jego światła.
na wadze. Po wielu latach badań stworzono sztuczny odpowiednik „bezoaru”, który spełniał wymogi gwarantujące optymalną skuteczność i bezpieczeństwo. Materiał, z którego jest wykonany (elastomer silikonowy) jest wystarczająco odporny na działanie kwaśnego soku żołądkowego, aby nie ulec uszkodzeniu w czasie 6 miesięcy terapii. Samozamykająca się zastawka, widoczna w promieniach X, umożliwia określenie jego położenia i jednocześnie wypełnienie balonu płynem. Zwykle stosuje się w tym celu sól fizjologiczną z dodatkiem błękitu metylenowego. W razie nieszczelności balonu barwnik zmienia zabarwienie moczu, co jest wczesnym objawem tego powikłania, możliwym do zaobserwowania przez pacjenta. Balon wypełnia się płynem w ilości 500-700 ml. Większa objętość zwiększa ryzyko pęknięcia balonu, mniejsza ogranicza jego skuteczność. Wypełniony balon zajmuje w żołądku określoną objętość, ograniczając ilość spożywanego pokarmu. Nowa generacja balonów dożołądkowych wypełniana jest powietrzem do wagi 30 g. Heliosphere® BAG jest syntetycznym balonem, wprowadzonym przez francuską firmę Helioskopie Medical Implants, wypełnionym powietrzem i pokrytym od wewnątrz cienką warstwą czystego złota. Ułatwia to zarówno wprowadzenie jak i późniejsze wyjęcie balonu, a zastosowanie biologicznie obojętnego materiału zwiększa trwałość oraz odporność na działanie bakterii. Po wypełnieniu powietrzem balon swobodnie porusza się w żołądku wypełniając większą część jego światła.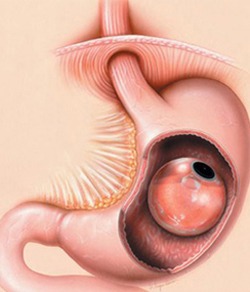 Mechanizmy działania balonu dożołądkowego wykorzystywane w leczeniu otyłości:
Mechanizmy działania balonu dożołądkowego wykorzystywane w leczeniu otyłości:1. Mechaniczne: obwodowo powodowane uczucie sytości poprzez ograniczenie spożywania pokarmu, zmniejszenie objętości żołądka, opóźnienie opróżniania żołądka,
2. Neurogenne: centralnie powodowane uczucie sytości poprzez rozciągnięcie ścian żołądka, co pobudza receptory nerwu błędnego i ośrodki w mózgu odpowiedzialne za uczucie sytości.
3. Hormonalne: zmiany w aktywności hormonów przewodu pokarmowego i neuropeptydów mających wpływ na kontrolę łaknienia i opróżnianie żołądkowe.
Zakładanie i usuwanie balonu jest przeprowadzane z użyciem gastrofiberoskopu w czasie sedacji prowadzonej przez anestezjologa. Po założeniu balonu występuje uczucie sytości wyraźnie zaznaczone przez pierwsze tygodnie terapii, a następnie stopniowo ustępujące w ciągu kilku miesięcy, co wraz z wyraźnym dyskomfortem po spożyciu obfitszego posiłku (bóle brzucha, uczucie rozpierania, nudności, wymioty) ułatwia przestrzeganie diety ubogoenergetycznej, dając szansę na wypracowanie nowych nawyków żywieniowych w czasie sześciomiesięcznego okresu leczenia. Bezpośrednio po założeniu balonu powszechnie występują objawy nietolerancji (bóle brzucha, nudności, wymioty), czasem o znacznym nasileniu. Ustępują one zwykle po kilku dniach i bardzo rzadko są powodem wczesnego usunięcia balonu. Poza objawami wczesnej nietolerancji balonu mogą występować podobne objawy związane ze spożyciem obfitszego posiłku. Obserwowano również owrzodzenia żołądka, związane prawdopodobnie z mechanicznym uciskiem na ściany żołądka, liczne nadżerki błony śluzowej żołądka oraz zapalenie przełyku. Ryzyko tych powikłań zmniejsza się dzięki stosowaniu inhibitorów pompy protonowej przez cały okres leczenia.
Zakładanie i usuwanie balonu jest przeprowadzane z użyciem gastrofiberoskopu w czasie sedacji prowadzonej przez anestezjologa. Po założeniu balonu występuje uczucie sytości wyraźnie zaznaczone przez pierwsze tygodnie terapii, a następnie stopniowo ustępujące w ciągu kilku miesięcy, co wraz z wyraźnym dyskomfortem po spożyciu obfitszego posiłku (bóle brzucha, uczucie rozpierania, nudności, wymioty) ułatwia przestrzeganie diety ubogoenergetycznej, dając szansę na wypracowanie nowych nawyków żywieniowych w czasie sześciomiesięcznego okresu leczenia. Bezpośrednio po założeniu balonu powszechnie występują objawy nietolerancji (bóle brzucha, nudności, wymioty), czasem o znacznym nasileniu. Ustępują one zwykle po kilku dniach i bardzo rzadko są powodem wczesnego usunięcia balonu. Poza objawami wczesnej nietolerancji balonu mogą występować podobne objawy związane ze spożyciem obfitszego posiłku. Obserwowano również owrzodzenia żołądka, związane prawdopodobnie z mechanicznym uciskiem na ściany żołądka, liczne nadżerki błony śluzowej żołądka oraz zapalenie przełyku. Ryzyko tych powikłań zmniejsza się dzięki stosowaniu inhibitorów pompy protonowej przez cały okres leczenia.
Na świecie balon dożołądkowy BIB (bioenterics intragastric balloon) jest najczęściej zakładanym endoskopowo balonem w celu zmniejszenia masy ciała. Poprawia on jakość życia pacjentów, wywiera korzystny wpływ na choroby współistniejące oraz służy jako leczenie pomostowe przed zabiegami chirurgicznymi. W odniesieniu do innych balonów,  takich jak: Heliosphere Bag, SAB (semi-stationary antral balloon) i SGB (silimed gastric balloon), niezbędne są dalsze badania precyzujące, czy oferują one większe korzyści niż BIB. Pierwsze wyniki badań z zastosowaniem przezustnej gastroplastyki (TOGA system), regulowanej wszczepianej protezy wewnątrzżołądkowej (ATIIP, Endogast) oraz ,,by-passu dwunastniczo-jelitowego” (DJBS) wskazują, że są to bezpieczne i efektywne metody leczenia otyłości. Inne metody, takie jak iniekcje toksyny botulinowej i ,,Butterfly”, znajdują się na etapie badań doświadczalnych.
takich jak: Heliosphere Bag, SAB (semi-stationary antral balloon) i SGB (silimed gastric balloon), niezbędne są dalsze badania precyzujące, czy oferują one większe korzyści niż BIB. Pierwsze wyniki badań z zastosowaniem przezustnej gastroplastyki (TOGA system), regulowanej wszczepianej protezy wewnątrzżołądkowej (ATIIP, Endogast) oraz ,,by-passu dwunastniczo-jelitowego” (DJBS) wskazują, że są to bezpieczne i efektywne metody leczenia otyłości. Inne metody, takie jak iniekcje toksyny botulinowej i ,,Butterfly”, znajdują się na etapie badań doświadczalnych.
 takich jak: Heliosphere Bag, SAB (semi-stationary antral balloon) i SGB (silimed gastric balloon), niezbędne są dalsze badania precyzujące, czy oferują one większe korzyści niż BIB. Pierwsze wyniki badań z zastosowaniem przezustnej gastroplastyki (TOGA system), regulowanej wszczepianej protezy wewnątrzżołądkowej (ATIIP, Endogast) oraz ,,by-passu dwunastniczo-jelitowego” (DJBS) wskazują, że są to bezpieczne i efektywne metody leczenia otyłości. Inne metody, takie jak iniekcje toksyny botulinowej i ,,Butterfly”, znajdują się na etapie badań doświadczalnych.
takich jak: Heliosphere Bag, SAB (semi-stationary antral balloon) i SGB (silimed gastric balloon), niezbędne są dalsze badania precyzujące, czy oferują one większe korzyści niż BIB. Pierwsze wyniki badań z zastosowaniem przezustnej gastroplastyki (TOGA system), regulowanej wszczepianej protezy wewnątrzżołądkowej (ATIIP, Endogast) oraz ,,by-passu dwunastniczo-jelitowego” (DJBS) wskazują, że są to bezpieczne i efektywne metody leczenia otyłości. Inne metody, takie jak iniekcje toksyny botulinowej i ,,Butterfly”, znajdują się na etapie badań doświadczalnych.Wskazaniami powszechnie uznanymi do leczenia otyłości balonem dożołądkowym są:
1. Otyłość 3 stopnia (BMI powyżej 40 kg/m2), jako przygotowanie do chirurgicznego leczenia otyłości; przedoperacyjny ubytek 10-20% wagi wyjściowej zmniejsza ryzyko znieczulenia, powikłań chirurgicznych, pozwala na lepsze uwidocznienie pola operacyjnego, zmniejsza ilość konwersji metody laparoskopowej do metody otwartej, skraca ogólny czas hospitalizacji,
2. Otyłość 2 stopnia (BMI powyżej 35 kg/m2) ze schorzeniami towarzyszącymi, również jako przygotowanie do leczenia operacyjnego,
3. Otyłość u chorych, którzy nie kwalifikują się do leczenia operacyjnego z powodu braku zgody lub istotnych przeciwwskazań,
4. W wybranych przypadkach nadwaga lub otyłość 1 stopnia jako okresowe uzupełnienie przewlekle prowadzonego leczenia z zastosowaniem wszystkich innych metod zachowawczych.
1. Otyłość 3 stopnia (BMI powyżej 40 kg/m2), jako przygotowanie do chirurgicznego leczenia otyłości; przedoperacyjny ubytek 10-20% wagi wyjściowej zmniejsza ryzyko znieczulenia, powikłań chirurgicznych, pozwala na lepsze uwidocznienie pola operacyjnego, zmniejsza ilość konwersji metody laparoskopowej do metody otwartej, skraca ogólny czas hospitalizacji,
2. Otyłość 2 stopnia (BMI powyżej 35 kg/m2) ze schorzeniami towarzyszącymi, również jako przygotowanie do leczenia operacyjnego,
3. Otyłość u chorych, którzy nie kwalifikują się do leczenia operacyjnego z powodu braku zgody lub istotnych przeciwwskazań,
4. W wybranych przypadkach nadwaga lub otyłość 1 stopnia jako okresowe uzupełnienie przewlekle prowadzonego leczenia z zastosowaniem wszystkich innych metod zachowawczych.
Powikłania i przeciwwskazania
Mimo stałego udoskonalania metody leczenia otyłości za pomocą wprowadzania balonów do światła żołądka, nadal opisywane są powikłania. Poważne powikłania w czasie stosowania tej metody leczniczej to przemieszczenie nieszczelnego balonu, który uległ opróżnieniu, poza żołądek. Możliwe jest spontaniczne wydalenie balonu w sposób naturalny, ale opisywane są również przypadki wywołanej w ten sposób niedrożności mechanicznej, wymagającej leczenia operacyjnego. Ryzyko tego powikłania rośnie, jeśli balon pozostaje w żołądku ponad 6 miesięcy i ma objętość ponad 700 ml. Ryzyko niedrożności  mechanicznej jest większe u chorych z wcześniej przebytymi operacjami brzusznymi. Opisywano również przypadki perforacji żołądka, wymagające laparotomii. Rzadko spotykane są przypadki kontaminacji bakteryjnej płynu wypełniającego balon. Zakażona zawartość balonu, jeśli wydostanie się do światła przewodu pokarmowego, na przykład w czasie opróżniania balonu przy jego usuwaniu lub w razie jego nieszczelności wywołać może objawy infekcji z gorączką i biegunką. Opisywano również przypadki zaburzeń elektrolitowych (hipokaliemia) i przejściowej niewydolności nerek. Nie można również zapominać o możliwości powikłań sedacji anestezjologicznej koniecznej zarówno przy zakładaniu, jak i usuwaniu balonu. Może dojść do zaburzeń rytmu i niewydolności oddechowej, istnieje również ryzyko zachłyśnięcia zalegającą treścią pokarmową – ten rodzaj powikłania dotyczy procedury usunięcia balonu.
mechanicznej jest większe u chorych z wcześniej przebytymi operacjami brzusznymi. Opisywano również przypadki perforacji żołądka, wymagające laparotomii. Rzadko spotykane są przypadki kontaminacji bakteryjnej płynu wypełniającego balon. Zakażona zawartość balonu, jeśli wydostanie się do światła przewodu pokarmowego, na przykład w czasie opróżniania balonu przy jego usuwaniu lub w razie jego nieszczelności wywołać może objawy infekcji z gorączką i biegunką. Opisywano również przypadki zaburzeń elektrolitowych (hipokaliemia) i przejściowej niewydolności nerek. Nie można również zapominać o możliwości powikłań sedacji anestezjologicznej koniecznej zarówno przy zakładaniu, jak i usuwaniu balonu. Może dojść do zaburzeń rytmu i niewydolności oddechowej, istnieje również ryzyko zachłyśnięcia zalegającą treścią pokarmową – ten rodzaj powikłania dotyczy procedury usunięcia balonu.
Przeciwwskazania leczenia otyłości za pomocą balonu dożołądkowego:
– zapalenie przełyku, żołądka, dwunastnicy,
– owrzodzenia żołądka, dwunastnicy,
– nowotwory,
– choroba Leśniowskiego-Crohna,
– potencjalne źródło krwawienia lub krwawienie aktywne do przewodu pokarmowego (żylaki przełyku, żołądka, dwunastnicy),
– wrodzone lub nabyte nieprawidłowości przewodu pokarmowego, na przykład zwężenia, uchyłki przełyku,
– bardzo duża przepuklina rozworu przełykowego przepony (ponad 5 cm),
– wcześniej przebyte resekcje żołądka, jelita cienkiego, inne zabiegi operacyjne, na przykład fundoplikacja,
– alkoholizm, narkomania, uzależnienia lekowe,
– choroby psychiczne,
– leczenie antykoagulantami i lekami uszkadzającymi błonę śluzową żołądka,
– ciąża i okres karmienia (w przypadku udokumentowania ciąży balon powinien być usunięty),
– sytuacje będące przeciwwskazaniem do planowej endoskopii górnego odcinka przewodu pokarmowego i sedacji.
 W Klinice Chorób Wewnętrznych i Gastroenterologii CSK MSWiA w Warszawie balony do leczenia otyłości stosowane są od 2003 roku.
W Klinice Chorób Wewnętrznych i Gastroenterologii CSK MSWiA w Warszawie balony do leczenia otyłości stosowane są od 2003 roku.
 mechanicznej jest większe u chorych z wcześniej przebytymi operacjami brzusznymi. Opisywano również przypadki perforacji żołądka, wymagające laparotomii. Rzadko spotykane są przypadki kontaminacji bakteryjnej płynu wypełniającego balon. Zakażona zawartość balonu, jeśli wydostanie się do światła przewodu pokarmowego, na przykład w czasie opróżniania balonu przy jego usuwaniu lub w razie jego nieszczelności wywołać może objawy infekcji z gorączką i biegunką. Opisywano również przypadki zaburzeń elektrolitowych (hipokaliemia) i przejściowej niewydolności nerek. Nie można również zapominać o możliwości powikłań sedacji anestezjologicznej koniecznej zarówno przy zakładaniu, jak i usuwaniu balonu. Może dojść do zaburzeń rytmu i niewydolności oddechowej, istnieje również ryzyko zachłyśnięcia zalegającą treścią pokarmową – ten rodzaj powikłania dotyczy procedury usunięcia balonu.
mechanicznej jest większe u chorych z wcześniej przebytymi operacjami brzusznymi. Opisywano również przypadki perforacji żołądka, wymagające laparotomii. Rzadko spotykane są przypadki kontaminacji bakteryjnej płynu wypełniającego balon. Zakażona zawartość balonu, jeśli wydostanie się do światła przewodu pokarmowego, na przykład w czasie opróżniania balonu przy jego usuwaniu lub w razie jego nieszczelności wywołać może objawy infekcji z gorączką i biegunką. Opisywano również przypadki zaburzeń elektrolitowych (hipokaliemia) i przejściowej niewydolności nerek. Nie można również zapominać o możliwości powikłań sedacji anestezjologicznej koniecznej zarówno przy zakładaniu, jak i usuwaniu balonu. Może dojść do zaburzeń rytmu i niewydolności oddechowej, istnieje również ryzyko zachłyśnięcia zalegającą treścią pokarmową – ten rodzaj powikłania dotyczy procedury usunięcia balonu.Przeciwwskazania leczenia otyłości za pomocą balonu dożołądkowego:
– zapalenie przełyku, żołądka, dwunastnicy,
– owrzodzenia żołądka, dwunastnicy,
– nowotwory,
– choroba Leśniowskiego-Crohna,
– potencjalne źródło krwawienia lub krwawienie aktywne do przewodu pokarmowego (żylaki przełyku, żołądka, dwunastnicy),
– wrodzone lub nabyte nieprawidłowości przewodu pokarmowego, na przykład zwężenia, uchyłki przełyku,
– bardzo duża przepuklina rozworu przełykowego przepony (ponad 5 cm),
– wcześniej przebyte resekcje żołądka, jelita cienkiego, inne zabiegi operacyjne, na przykład fundoplikacja,
– alkoholizm, narkomania, uzależnienia lekowe,
– choroby psychiczne,
– leczenie antykoagulantami i lekami uszkadzającymi błonę śluzową żołądka,
– ciąża i okres karmienia (w przypadku udokumentowania ciąży balon powinien być usunięty),
– sytuacje będące przeciwwskazaniem do planowej endoskopii górnego odcinka przewodu pokarmowego i sedacji.
 W Klinice Chorób Wewnętrznych i Gastroenterologii CSK MSWiA w Warszawie balony do leczenia otyłości stosowane są od 2003 roku.
W Klinice Chorób Wewnętrznych i Gastroenterologii CSK MSWiA w Warszawie balony do leczenia otyłości stosowane są od 2003 roku.Zastosowanie balonów dożołądkowych jako metody dodatkowej poza dietą podnosi skuteczność leczenia otyłości. Należy jednak w każdym przypadku uwzględnić możliwe powikłania, włącznie z ciężkimi, a szczególnie te związane z sedacją wymaganą przy zabiegu endoskopowym. Jak każda metoda leczenia otyłości daje jednak najczęściej efekt przejściowy, szczególnie u osób z otyłością 3 stopnia. Szczególnie interesujące wydaje się zastosowanie tej metody u osób przygotowywanych do leczenia operacyjnego otyłości, ze względu na możliwość znacznego obniżenia ryzyka operacji bariatrycznej.
Zakładanie balonów jest stosunkowo prostą metodą z punktu widzenia endoskopisty, jednak ze względu na lepsze rezultaty leczenia skojarzonego, metoda ta powinna być stosowana jedynie przez ośrodki mające możliwość współpracy z dietetykiem, psychologiem i gastroenterologiem, a w końcowej fazie z doświadczonym ośrodkiem chirurgicznym dysponującym zarówno możliwością stosowania metod zmniejszających pojemność żołądka, jak i wchłanianie jelitowe. W takim ośrodku metoda leczenia otyłości balonem dożołądkowym powinna być stosowana zawsze w przypadku nieskuteczności leczenia dietetycznego i farmakologicznego i przed ewentualnym leczeniem operacyjnym.
Bibliografia:
G. Rydzewska: Postępy w diagnostyce i leczeniu chorób układu pokarmowego. Przewodnik Lekarza nr 1/2008, s. 164-171.
M. Pawlik, G. Rydzewska: Metody terapeutyczne leczenia otyłości z uwzględnieniem zastosowania balonów dożołądkowych. Polski Merkuriusz Lekarski,tom XXVI, nr 155/2009, s. 527-531.
M. Pawlik, G. Rydzewska: Metody terapeutyczne leczenia otyłości z uwzględnieniem zastosowania balonów dożołądkowych. Polski Merkuriusz Lekarski,tom XXVI, nr 155/2009, s. 527-531.
A. Świdnicka-Siergiejko, E. Wróblewski, A. Dąbrowski: Endoskopowe metody leczenia otyłości. Gastroenterologia Praktyczna nr 2/2010.
M. Glück, M. Wyleżoł, K. Sosada, J. Piecuch, A. Kozłowski, M. Wiewióra, W. Żurawiński, T. Sitkiewicz: Kto powinien leczyć otyłość olbrzymią? Przewodnik Lekarza nr 3/2008, s. 18-23.
Zebrała: Marta