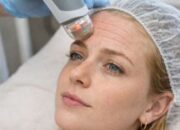
Zabiegi medyczne, skaleczenia, urazy – wszystko to zostawia na naszym ciele trwałe ślady. Tak powstałe blizny często przerastają, powodują dyskomfort i szpecą. Dermatolodzy są zgodni – blizny nie da się całkowicie usunąć, można jednak sprawić, że w kolorze i strukturze będzie przypominała otaczającą ją skórę. Blizny nosimy całe życie. Im są starsze, tym trudniej je usunąć. Po trądziku, po cesarskim cięciu, po operacji wyrostka.
Tworzenie się blizn jest naturalnym efektem gojenia się skóry. Ich wielkość i kształt zależą od rodzaju schorzenia, urazu oraz indywidualnych skłonności organizmu. Na proces zrastania się ran nie mają wpływu dieta czy alkohol, ale inaczej jest z paleniem papierosów, które utrudnia odbudowę uszkodzonych partii skóry i powoduje ich niedotlenienie.
Wygląd blizny można poprawić wieloma nieinwazyjnymi zabiegami, które przeprowadza się w salonach kosmetycznych. Rodzaj metody dobiera dermatolog albo kosmetolog, po przeprowadzeniu wcześniejszego wywiadu. W zależności od rodzaju blizny, umiejscowienia można stosować leczenie, które spowoduje, iż blizna będzie mniej widoczna, mniejsza, bardziej kosmetyczna, elastyczna, w idealnym przypadku praktycznie niewidoczna. W przypadku małych blizn najczęściej możliwe jest ich całkowite usunięcie. Jeśli chodzi o te większe i głębokie – niestety, nie zawsze. Duże znaczenie ma tutaj również wiek blizny – czym młodsza blizna tym lepsze efekty można osiągnąć. Najlepsze efekty można uzyskać gdy odpowiednie działania podejmowane są już w czasie gojenia się rany.
Tworzenie się blizn jest naturalnym efektem gojenia się skóry. Ich wielkość i kształt zależą od rodzaju schorzenia, urazu oraz indywidualnych skłonności organizmu. Na proces zrastania się ran nie mają wpływu dieta czy alkohol, ale inaczej jest z paleniem papierosów, które utrudnia odbudowę uszkodzonych partii skóry i powoduje ich niedotlenienie.
Wygląd blizny można poprawić wieloma nieinwazyjnymi zabiegami, które przeprowadza się w salonach kosmetycznych. Rodzaj metody dobiera dermatolog albo kosmetolog, po przeprowadzeniu wcześniejszego wywiadu. W zależności od rodzaju blizny, umiejscowienia można stosować leczenie, które spowoduje, iż blizna będzie mniej widoczna, mniejsza, bardziej kosmetyczna, elastyczna, w idealnym przypadku praktycznie niewidoczna. W przypadku małych blizn najczęściej możliwe jest ich całkowite usunięcie. Jeśli chodzi o te większe i głębokie – niestety, nie zawsze. Duże znaczenie ma tutaj również wiek blizny – czym młodsza blizna tym lepsze efekty można osiągnąć. Najlepsze efekty można uzyskać gdy odpowiednie działania podejmowane są już w czasie gojenia się rany.
Wygląd blizny można poprawić nie tylko metodami chirurgicznymi, ale również za pomocą zabiegów w gabinetach dermatologicznych i kosmetycznych.
Najbardziej znane metody usuwania blizn:
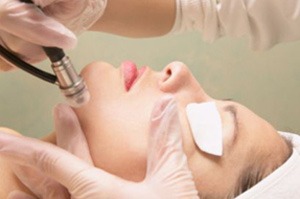 1) Dermabrazja. Zaleca się ją do usuwania głębokich blizn po ospie wietrznej i trądziku. Podczas zabiegu, używając szybkoobrotowej, diamentowej głowicy, ściera się zewnętrzne warstwy skóry. Dermabrazję wykonuje się w miejscowym znieczuleniu, a po skończonym seansie należy nosić specjalny, ochronny opatrunek. Głębokość złuszczenia skóry planowana jest indywidualnie podczas konsultacji. Rany powierzchowne goją się w ciągu 7-10 dni, a głębokie – nawet do 3 tygodni. Zaczerwienienia skórne mogą utrzymywać się do kilku miesięcy. Efekty zabiegu widać dopiero po około 2 miesiącach. W przypadku głębszych blizn, zabieg należy powtórzyć po kilku miesiącach. Należy także pamiętać, że blizny po zabiegu całkowicie nie znikają, a stają się jedynie mniej widoczne.
1) Dermabrazja. Zaleca się ją do usuwania głębokich blizn po ospie wietrznej i trądziku. Podczas zabiegu, używając szybkoobrotowej, diamentowej głowicy, ściera się zewnętrzne warstwy skóry. Dermabrazję wykonuje się w miejscowym znieczuleniu, a po skończonym seansie należy nosić specjalny, ochronny opatrunek. Głębokość złuszczenia skóry planowana jest indywidualnie podczas konsultacji. Rany powierzchowne goją się w ciągu 7-10 dni, a głębokie – nawet do 3 tygodni. Zaczerwienienia skórne mogą utrzymywać się do kilku miesięcy. Efekty zabiegu widać dopiero po około 2 miesiącach. W przypadku głębszych blizn, zabieg należy powtórzyć po kilku miesiącach. Należy także pamiętać, że blizny po zabiegu całkowicie nie znikają, a stają się jedynie mniej widoczne.2) Mikrodermabrazja. Jest to mniej zaawansowana odmiana dermabrazji, używana głównie przy likwidacji blizn po trądziku. Polega na powierzchownym ścieraniu zewnętrznych partii skóry i nie wymaga znieczulenia czy opatrunków. Głębsza mikrodermabrazja spłyca blizny i rozstępy, redukuje lub całkowicie eliminuje drobne zmarszczki pory i przebarwienia. Efekty są widoczne już po około 3 dniach, ale dla uzyskania satysfakcjonujących rezultatów zabieg należy powtórzy 10 razy, w odstępach co 11 dni.
3) Dermabrazja laserowa. Ta metoda przeznaczona jest do usuwania dużych, przerośniętych blizn. Nie mogą jej stosować osoby o ciemnej karnacji (czasami na skórze pojawiają się odbarwienia) oraz posiadacze głębokich, pooparzeniowych blizn. W dermabrazji klasycznej pacjent musi zdać się wyłącznie na doświadczenie chirurga, natomiast w dermabrazji laserowej komputer kontroluje głębokość ścierania, które w tym przypadku jest bezkrwawe. Do dermabrazji laserowej wykorzystuje się wysokoenergetyczny laser na dwutlenek węgla (CO2), który nie tnie tkanek, lecz je odparowuje, pozostawiając żywe warstwy skóry w nie naruszonym stanie. Laser frakcyjny to najnowsze osiągnięcie techniki laserowej. Lasery frakcyjne (Mosaic Laser) to lasery emitujące światło, którego energia jest absorbowana przez zawartą w komórkach naskórka i skóry właściwej wodę. Idea tego rodzaju laserów oparta jest na wywołaniu fragmentarycznych (fractional– stad nazwa metody), mikroskopijnych uszkodzeń (MTZ- microthermal treatment zones) skóry spowodowanych podgrzaniem tkanek. Każde takie punktowe uszkodzenie otoczone jest fragmentem zdrowej, czyli nieuszkodzonej tkanki co, pozwala na szybką odnowę. Powstanie mikroskopowych uszkodzeń stymuluje naturalne procesy naprawcze tkanek, znacznie efektywniej niż osiągane dotychczas przy stosowaniu laserów nieablacyjnych . Efekty porównywalne są do osiąganych przez lasery ablacyjne. Metodę tę można stosować już po 3 miesiącach od uszkodzenia skóry. Zabieg polega na „odparowaniu” zewnętrznych partii skóry, jest więc bolesny i wykonuje się go w znieczuleniu ogólnym. Przez 7 dni od zastosowania lasera trzeba nosić specjalny opatrunek. Zaczerwienienia i opuchnięcia po tego typu terapii mogą się utrzymywać nawet 3 miesiące. Do uzyskania pożądanego efektu zwykle wystarcza tylko jeden zabieg. Jedynie głębokie blizny mogą wymagać jego powtórzenia.
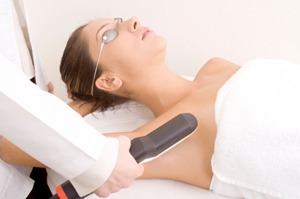 4) Głęboki peeling chemiczny. Okazuje się pomocny przy usuwaniu delikatnych, płytkich blizn po trądziku czy ospie wietrznej. Wykorzystuje się tu specjalną mieszaninę fenolu z innymi środkami łagodzącymi jego działanie, która rozpuszczając wierzchnią warstwę skóry, pobudza ją do regeneracji. Takie kontrolowane złuszczanie naskórka sprawia, że z głębiej położonych warstw odradza się skóra, która wygląda młodziej i jest pozbawiona drobnych nierówności. Nie mogą go stosować osoby o ciemnej karnacji oraz cierpiące na alergie i choroby serca. Zabieg ten polega na rozpuszczaniu wierzchnich partii skóry za pomocą specjalnych mieszanek chemicznych. Podczas zabiegu pacjent jest przytomny, a lek podawany dożylnie sprawia, że głęboki peeling chemiczny przebiega bezboleśnie. Po seansie, przez około miesiąc, skóra jest trochę zaczerwieniona, a czasami piecze.
4) Głęboki peeling chemiczny. Okazuje się pomocny przy usuwaniu delikatnych, płytkich blizn po trądziku czy ospie wietrznej. Wykorzystuje się tu specjalną mieszaninę fenolu z innymi środkami łagodzącymi jego działanie, która rozpuszczając wierzchnią warstwę skóry, pobudza ją do regeneracji. Takie kontrolowane złuszczanie naskórka sprawia, że z głębiej położonych warstw odradza się skóra, która wygląda młodziej i jest pozbawiona drobnych nierówności. Nie mogą go stosować osoby o ciemnej karnacji oraz cierpiące na alergie i choroby serca. Zabieg ten polega na rozpuszczaniu wierzchnich partii skóry za pomocą specjalnych mieszanek chemicznych. Podczas zabiegu pacjent jest przytomny, a lek podawany dożylnie sprawia, że głęboki peeling chemiczny przebiega bezboleśnie. Po seansie, przez około miesiąc, skóra jest trochę zaczerwieniona, a czasami piecze.5) Ostrzykiwania – Mezoterapia. Stosuje się je głównie przy twardych, przerośniętych bliznach ciemnoczerwonego koloru. Polegają na wstrzykiwaniu do środka zmiany specjalnych preparatów sterydowych (głównie tramcinolon). Dzięki temu, bliznowa narośl zanika, a w jej miejscu powstaje zwykła blizna. Dla uzyskania dobrych efektów należy przyjąć kilka zastrzyków (w odstępstwie 2-3 tygodni). Efekt następuje stopniowo.
6) Krioterapia. Polega na miejscowym, kontrolowanym niszczeniu tkanek przez ich zamrażanie, obecna jest w terapii blizn od 1974 roku. W tym celu wykorzystuje się ciekły azot lub gazowy podtlenek azotu. Niska temperatura (-85 do -190o) zamraża komórki i niszczy naczynia krwionośne. W ten sposób wywołane zaburzenie przepływu krwi powoduje niedotlenienie i niedokrwienie tkanek blizny. Leczenie polega na dwukrotnym mrożeniu rany z przerwą na rozmrożenie. Zamrożone tkanki ulegają demarkacji, a nieuszkodzone komórki podłoża stanowią zrąb dla późniejszego procesu gojenia. W badaniach histologicznych wykazano, że włókna kolagenowe tworzące się w powstałej po mrożeniu ranie są płaskie i w ilości odpowiadającej prawidłowo gojącej się ranie. Przeciętny czas mrożenia wynosi 20-40 sekund. Zabiegi te należy powtarzać 3-5 razy w odstępach 4-6 tygodni. Rana goi się w ciągu 7-14 dni, a powstałe w niej włókna kolagenowe są płaskie i w odpowiedniej ilości. W praktyce metoda ta jest stosowana do leczenia niewielkich zmian, jako zabieg podstawowy lub w połączeniu z miejscowym wstrzykiwaniem steroidu i/lub chirurgicznym wycięciem bliznowca. Obrzęk tkanek po ich wymrożeniu ułatwia wstrzyknięcie i zapewnia lepszą penetrację podanego leku. Kombinacja krioterapii z iniekcją triamcynolonu wykazuje 84% skuteczność. Połączenie to daje lepsze wyniki niż zastosowanie każdej z tych metod oddzielnie.
 7) Opatrunki silikonowe. Silikon w postaci żelu lub plastrów stosuje się w leczeniu blizn przerostowych i keloidów oraz profilaktycznie po ich chirurgicznym wycięciu. Opatrunki silikonowe mogą być nakładane tylko na zagojone rany, a terapia powinna być prowadzona co najmniej przez 4-6 miesięcy. Silikon powinien pokrywać bliznę przez ok. 12 godz./dobę, a ideałem byłaby terapia 24-godzinna. W przypadku stosowania plastrów silikonowych konieczne jest codzienne dokładne mycie skóry i opatrunku, aby uniknąć podrażnienia w miejscu leczenia. Prostsze w aplikacji są żele silikonowe, szczególnie gdy muszą być zastosowane na twarz lub okolice zgięć stawowych. Jest kilka teorii tłumaczących mechanizm działania opatrunku silikonowego. Najprawdopodobniej powoduje on ograniczenie parowania wody i w konsekwencji zwiększa nawodnienie tkanek, co powoduje zahamowanie wzrostu blizny. Niektórzy sugerują, że napięcie elektrostatyczne powstające pod opatrunkiem silikonowym ma prawdopodobnie działanie antybliznowcowe. W badaniach histopatologicznych nie stwierdzono migracji silikonu z opatrunku do skóry, co może sugerować, że sam silikon nie jest tu konieczny, a najważniejsze jest działanie okluzyjne. Mimo braku przekonujących dowodów potwierdzających mechanizm i skuteczność działania, opatrunki silikonowe weszły do standardów postępowania w chirurgii plastycznej. Stosowanie opatrunków silikonowych jest rekomendowane jako prosta, nieinwazyjna, bezpieczna i efektywna metoda profilaktyczna. Skuteczność w zapobieganiu tworzenia się blizny przerostowej wynosi 56-85%. Powodują one również znaczną poprawę elastyczności starych blizn w porównaniu z bliznami nieleczonymi. Plastry lub żele silikonowe mogą być łączone z innymi metodami terapeutycznymi, takimi jak ucisk, iniekcje triamcinolonu lub aplikowane łącznie z wyciągami z cebuli morskiej lub witaminą E.
7) Opatrunki silikonowe. Silikon w postaci żelu lub plastrów stosuje się w leczeniu blizn przerostowych i keloidów oraz profilaktycznie po ich chirurgicznym wycięciu. Opatrunki silikonowe mogą być nakładane tylko na zagojone rany, a terapia powinna być prowadzona co najmniej przez 4-6 miesięcy. Silikon powinien pokrywać bliznę przez ok. 12 godz./dobę, a ideałem byłaby terapia 24-godzinna. W przypadku stosowania plastrów silikonowych konieczne jest codzienne dokładne mycie skóry i opatrunku, aby uniknąć podrażnienia w miejscu leczenia. Prostsze w aplikacji są żele silikonowe, szczególnie gdy muszą być zastosowane na twarz lub okolice zgięć stawowych. Jest kilka teorii tłumaczących mechanizm działania opatrunku silikonowego. Najprawdopodobniej powoduje on ograniczenie parowania wody i w konsekwencji zwiększa nawodnienie tkanek, co powoduje zahamowanie wzrostu blizny. Niektórzy sugerują, że napięcie elektrostatyczne powstające pod opatrunkiem silikonowym ma prawdopodobnie działanie antybliznowcowe. W badaniach histopatologicznych nie stwierdzono migracji silikonu z opatrunku do skóry, co może sugerować, że sam silikon nie jest tu konieczny, a najważniejsze jest działanie okluzyjne. Mimo braku przekonujących dowodów potwierdzających mechanizm i skuteczność działania, opatrunki silikonowe weszły do standardów postępowania w chirurgii plastycznej. Stosowanie opatrunków silikonowych jest rekomendowane jako prosta, nieinwazyjna, bezpieczna i efektywna metoda profilaktyczna. Skuteczność w zapobieganiu tworzenia się blizny przerostowej wynosi 56-85%. Powodują one również znaczną poprawę elastyczności starych blizn w porównaniu z bliznami nieleczonymi. Plastry lub żele silikonowe mogą być łączone z innymi metodami terapeutycznymi, takimi jak ucisk, iniekcje triamcinolonu lub aplikowane łącznie z wyciągami z cebuli morskiej lub witaminą E.8) Radioterapia. Radioterapia do leczenia bliznowców została po raz pierwszy zastosowana w 1906 roku. Od tego czasu użycie jej w tym celu budzi wiele wątpliwości. Obecnie przeważa pogląd, że radioterapia może być użyta w leczeniu rozległych, opornych na inne sposoby terapii bliznowców lub zapobiegawczo po ich chirurgicznym wycięciu. Profilaktyczna radioterapia po leczeniu operacyjnym pozwala osiągnąć dobre wyniki w 72-90% przypadków. Do leczenia wykorzystuje się promieniowanie rentgenowskie, elektronowe lub brachyterapię. Dawki powierzchniowego promieniowania rentgenowskiego są niższe niż podawane w leczeniu zmian nowotworowych i zazwyczaj nie przekraczają 4-15 Gy, podawanych w ilości 1-2 Gy w odstępach tygodniowych. Do napromieniania keloidów wykorzystuje się również wiązki elektronowe oraz brachyterapię. Napromienienie powoduje uszkodzenie fibroblastów oraz wpływa na strukturę i organizację włókien kolagenu. Przez zniszczenie odpowiedniej liczby komórek może dojść do przywrócenia równowagi między syntezą i rozkładem kolagenu. Może być stosowane wyłącznie u osób dorosłych, w miejscach gdzie promieniowanie nie spowoduje uszkodzenia narządów trzewnych.
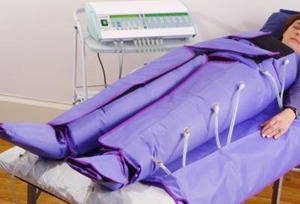 9) Presoterapia. Presoterapia, czyli leczenie uciskiem, znana jest już od 1835 roku, choć szerokie zastosowanie znalazła dopiero w początkach lat 70-tych ubiegłego wieku. Polega ona na zastosowaniu przewlekłego, miejscowego ucisku na bliznę, który powoduje niedotlenienie tkanek, zwolnienie metabolizmu, redukcję liczby fibroblastów i nasilenie aktywności kolagenazy (enzym rozkładający kolagen), co prowadzi do zmniejszenia produkcji kolagenu w bliźnie. W tym celu stosuje się szyte na miarę specjalne mankiety, ubrania kompresyjne i klipsy stosowane w leczeniu keloidów płatków małżowin usznych. Odzież uciskowa wydaje się być szczególnie użyteczna w zapobieganiu i leczeniu rozległych, płaszczyznowych blizn pooparzeniowych. Ma ona zapobiegać ich przerostowi oraz przyspieszać proces dojrzewania istniejących blizn. Powodzenie tej terapii w uzyskaniu przynajmniej częściowej redukcji blizny wynosi 60-85%. Ucisk nie powinien być zbyt duży ani też trwać zbyt długo, gdyż może dojść do martwicy tkanek na skutek zaburzenia krążenia. Większość autorów uważa, że ciśnienie wywierane na bliznę powinno wynosić 25 mm Hg. Pojawiły się również doniesienia, że mniejszy ucisk 10-24 mm Hg może być podobnie skuteczny. Dzięki tej metodzie można skutecznie zmniejszyć powierzchnię występowania blizny. Tego typu kuracja trwa 3 miesiące (bez przerwy) i polega na noszeniu specjalnego kombinezonu, zakrywającego zmienioną część skóry. Presoterapia jest szczególnie polecana w przypadku rozległych blizn oparzeniowych, zapobiega też skutecznie odrostowi keloidu po chirurgicznym wycięciu.
9) Presoterapia. Presoterapia, czyli leczenie uciskiem, znana jest już od 1835 roku, choć szerokie zastosowanie znalazła dopiero w początkach lat 70-tych ubiegłego wieku. Polega ona na zastosowaniu przewlekłego, miejscowego ucisku na bliznę, który powoduje niedotlenienie tkanek, zwolnienie metabolizmu, redukcję liczby fibroblastów i nasilenie aktywności kolagenazy (enzym rozkładający kolagen), co prowadzi do zmniejszenia produkcji kolagenu w bliźnie. W tym celu stosuje się szyte na miarę specjalne mankiety, ubrania kompresyjne i klipsy stosowane w leczeniu keloidów płatków małżowin usznych. Odzież uciskowa wydaje się być szczególnie użyteczna w zapobieganiu i leczeniu rozległych, płaszczyznowych blizn pooparzeniowych. Ma ona zapobiegać ich przerostowi oraz przyspieszać proces dojrzewania istniejących blizn. Powodzenie tej terapii w uzyskaniu przynajmniej częściowej redukcji blizny wynosi 60-85%. Ucisk nie powinien być zbyt duży ani też trwać zbyt długo, gdyż może dojść do martwicy tkanek na skutek zaburzenia krążenia. Większość autorów uważa, że ciśnienie wywierane na bliznę powinno wynosić 25 mm Hg. Pojawiły się również doniesienia, że mniejszy ucisk 10-24 mm Hg może być podobnie skuteczny. Dzięki tej metodzie można skutecznie zmniejszyć powierzchnię występowania blizny. Tego typu kuracja trwa 3 miesiące (bez przerwy) i polega na noszeniu specjalnego kombinezonu, zakrywającego zmienioną część skóry. Presoterapia jest szczególnie polecana w przypadku rozległych blizn oparzeniowych, zapobiega też skutecznie odrostowi keloidu po chirurgicznym wycięciu.10) Jonoforeza. Jonoforezą lub jontoforezą nazywa się zabieg elektroleczniczy polegający na wprowadzeniu do tkanek siłami pola elektrycznego jonów działających leczniczo. Inaczej mówiąc polega na wprowadzeniu przez skórę do tkanek określonego leku za pomocą prądu stałego. Do jonoforezy mogą być zatem używane tylko związki chemiczne ulegające dysocjacji elektrolitycznej. Jonoforeza z hialouronidazy powoduje rozluźnienie, rozmiękczenie i uwodnienie więzozrostów, blizn i keloidów dzięki wprowadzeniu do tkanek enzymu hydrolizującego kwas hialouronowy, będący jednym z głównych składników mukopolisacharydów tkanki łącznej i warunkujący jej nadmierną spoistość. Zalecana jest hialouronidaza jądrowa w ilości 1-2 j./ml podawana w buforze octanowym o pH = 5,4. W jonoforezie jodowej strumień jonowy jodu jest wprowadzany poprzez warstwę bliznowca. W tym celu wycinany jest otwór o kształcie zbliżonym do blizny w warstwie nieprzewodzącej folii polietylenowej. Stosując 2-3% roztwór KJ, natężenie prądu 0,5 mA/cm2 i czas zabiegu 20-30 min. uzyskuje się zazwyczaj dobre efekty kosmetyczne oraz rozluźnienie przykurczu powodowanego przez bliznę.
11) Inne. Obiecującą metodą wydaje się być doogniskowe stosowanie bleomycyny. Rzadziej stosowane metody to: ostrzykiwanie blizny toksyną botulinową, doogniskowe iniekcje werapamilu, kolchicyny, pentoksyfiliny czy 5-fluorouracylu. Unikalną metodą leczenia blizn zanikowych wywołanych przewlekłym stosowaniem kortykosteroidów wydaje się być wstrzykiwanie roztworu soli fizjologicznej, powodującej ich wypłukanie i ponowne pobudzenie rozrostu tkanki tłuszczowej.
Oprócz zabiegów leczniczych i pielęgnacyjnych (natłuszczanie, nawilżanie, masowanie) blizny należy chronić przed wpływem ekstremalnych temperatur. Przeciwwskazane więc jest ich opalanie.
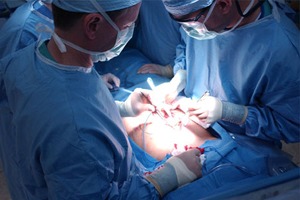 Zabiegi chirurgiczne polegają na wycięciu zmiany. Są one najczęściej stosowane w przypadku blizn przerostowych oraz keloidów. Efektem chirurgicznego wycięcia zmiany skórnej jest zmniejszenie blizny i sprawienie, że wygląda estetyczniej. Plastyka blizny może być wykonana jedynie u osób, które lekarz zakwalifikuje do zabiegu. Nieprawidłowa ocena stanu blizny oraz ryzyka operacji mogą doprowadzić do powstania jeszcze większej blizny niż pierwotna. Chirurgiczne metody usuwania blizn zależą od wielkości, rozległości i rodzaju blizny. Plastyka blizny wymaga dokładnego przedoperacyjnego zaplanowania i oceny ryzyka ewentualnej wznowy, szczególnie u osób z bliznowcami, u których prawdopodobieństwo nawrotu wyłącznie po leczeniu operacyjnym wynosi 45–100%.
Zabiegi chirurgiczne polegają na wycięciu zmiany. Są one najczęściej stosowane w przypadku blizn przerostowych oraz keloidów. Efektem chirurgicznego wycięcia zmiany skórnej jest zmniejszenie blizny i sprawienie, że wygląda estetyczniej. Plastyka blizny może być wykonana jedynie u osób, które lekarz zakwalifikuje do zabiegu. Nieprawidłowa ocena stanu blizny oraz ryzyka operacji mogą doprowadzić do powstania jeszcze większej blizny niż pierwotna. Chirurgiczne metody usuwania blizn zależą od wielkości, rozległości i rodzaju blizny. Plastyka blizny wymaga dokładnego przedoperacyjnego zaplanowania i oceny ryzyka ewentualnej wznowy, szczególnie u osób z bliznowcami, u których prawdopodobieństwo nawrotu wyłącznie po leczeniu operacyjnym wynosi 45–100%.Niewielkie blizny, które mają przebieg liniowy są wycinane, a na ich miejscu powstają znacznie węższe i bledsze. Chirurg podczas zabiegu stara się zamknąć brzegi rany pod jak najmniejszym napięciem, które ułatwi powstawanie ładnej, mniejszej blizny. Czasami do zmniejszenia blizny i zmiany jej napięcia wykorzystywana jest plastyka W, Z oraz Y-V. Nazwy technik pochodzą od kształtu nacięć, które wykonywane są na bliźnie. Cięcia te przenoszą dodatkowe tkanki w obszar blizny, zmniejszając w ten sposób napięcie oraz rozkładając je w różnych kierunkach.
Rozległe blizny oraz przykurcze bliznowate zazwyczaj są zmniejszane za pomocą przeszczepu skóry lub przy użyciu ekspandera tkankowego. Jest to rozciągliwy, najczęściej silikonowy woreczek, który wszczepiany jest pod skórę w sąsiedztwie blizny. Później przez okres około kilku tygodni wstrzykuje się w niego roztwór soli fizjologicznej. W rezultacie takiego działania powstaje w okolicy blizny nadmiar skóry, który podczas kolejnego zabiegu wykorzystywany jest do wypełnienia ubytku po wycięciu blizny. W zamykaniu rany preferuje się zakładanie szwów śródskórnych, aby ograniczyć obszar uszkodzenia samej skóry mogący stymulować przerost blizny. U chorych ze skłonnością do postawania blizn przerostowych lub keloidów rozległość zabiegu operacyjnego powinna być ograniczona do niezbędnego minimum.
 Chirurgiczne wycięcie blizn jest zabiegiem obarczonym dużym ryzykiem powstania jeszcze większych defektów skóry, niż te pierwotne. W związku z powyższym, procedura ta powinna być wykonywana przez specjalistę. Obecnie większość chirurgów stosuje tzw. łączone terapie, które polegają na zintegrowanym stosowaniu presoterapii, krioterapii, radioterapii, nakładania opatrunków silikonowych oraz ostrzykiwaniem blizny kortykosteroidami. Takie kompleksowe działanie pozwala zmniejszyć ryzyko nawrotu blizn. Obecnie najbardziej popularne w praktyce klinicznej jest łączenie zabiegu operacyjnego z ostrzykiwaniem brzegów rany kortykosteroidami. Pozwala to na zmniejszenie częstości wznów do poziomu nieprzekraczającego 20%. Efekty procedury widoczne są po około 9-12 miesiącach. Po takim okresie blizna zaczyna przybierać swój ostateczny wygląd.
Chirurgiczne wycięcie blizn jest zabiegiem obarczonym dużym ryzykiem powstania jeszcze większych defektów skóry, niż te pierwotne. W związku z powyższym, procedura ta powinna być wykonywana przez specjalistę. Obecnie większość chirurgów stosuje tzw. łączone terapie, które polegają na zintegrowanym stosowaniu presoterapii, krioterapii, radioterapii, nakładania opatrunków silikonowych oraz ostrzykiwaniem blizny kortykosteroidami. Takie kompleksowe działanie pozwala zmniejszyć ryzyko nawrotu blizn. Obecnie najbardziej popularne w praktyce klinicznej jest łączenie zabiegu operacyjnego z ostrzykiwaniem brzegów rany kortykosteroidami. Pozwala to na zmniejszenie częstości wznów do poziomu nieprzekraczającego 20%. Efekty procedury widoczne są po około 9-12 miesiącach. Po takim okresie blizna zaczyna przybierać swój ostateczny wygląd.
 Chirurgiczne wycięcie blizn jest zabiegiem obarczonym dużym ryzykiem powstania jeszcze większych defektów skóry, niż te pierwotne. W związku z powyższym, procedura ta powinna być wykonywana przez specjalistę. Obecnie większość chirurgów stosuje tzw. łączone terapie, które polegają na zintegrowanym stosowaniu presoterapii, krioterapii, radioterapii, nakładania opatrunków silikonowych oraz ostrzykiwaniem blizny kortykosteroidami. Takie kompleksowe działanie pozwala zmniejszyć ryzyko nawrotu blizn. Obecnie najbardziej popularne w praktyce klinicznej jest łączenie zabiegu operacyjnego z ostrzykiwaniem brzegów rany kortykosteroidami. Pozwala to na zmniejszenie częstości wznów do poziomu nieprzekraczającego 20%. Efekty procedury widoczne są po około 9-12 miesiącach. Po takim okresie blizna zaczyna przybierać swój ostateczny wygląd.
Chirurgiczne wycięcie blizn jest zabiegiem obarczonym dużym ryzykiem powstania jeszcze większych defektów skóry, niż te pierwotne. W związku z powyższym, procedura ta powinna być wykonywana przez specjalistę. Obecnie większość chirurgów stosuje tzw. łączone terapie, które polegają na zintegrowanym stosowaniu presoterapii, krioterapii, radioterapii, nakładania opatrunków silikonowych oraz ostrzykiwaniem blizny kortykosteroidami. Takie kompleksowe działanie pozwala zmniejszyć ryzyko nawrotu blizn. Obecnie najbardziej popularne w praktyce klinicznej jest łączenie zabiegu operacyjnego z ostrzykiwaniem brzegów rany kortykosteroidami. Pozwala to na zmniejszenie częstości wznów do poziomu nieprzekraczającego 20%. Efekty procedury widoczne są po około 9-12 miesiącach. Po takim okresie blizna zaczyna przybierać swój ostateczny wygląd.